Stérilet hormonal
Cette méthode est également appelée « système intra-utérin » ou IUS, en anglais.
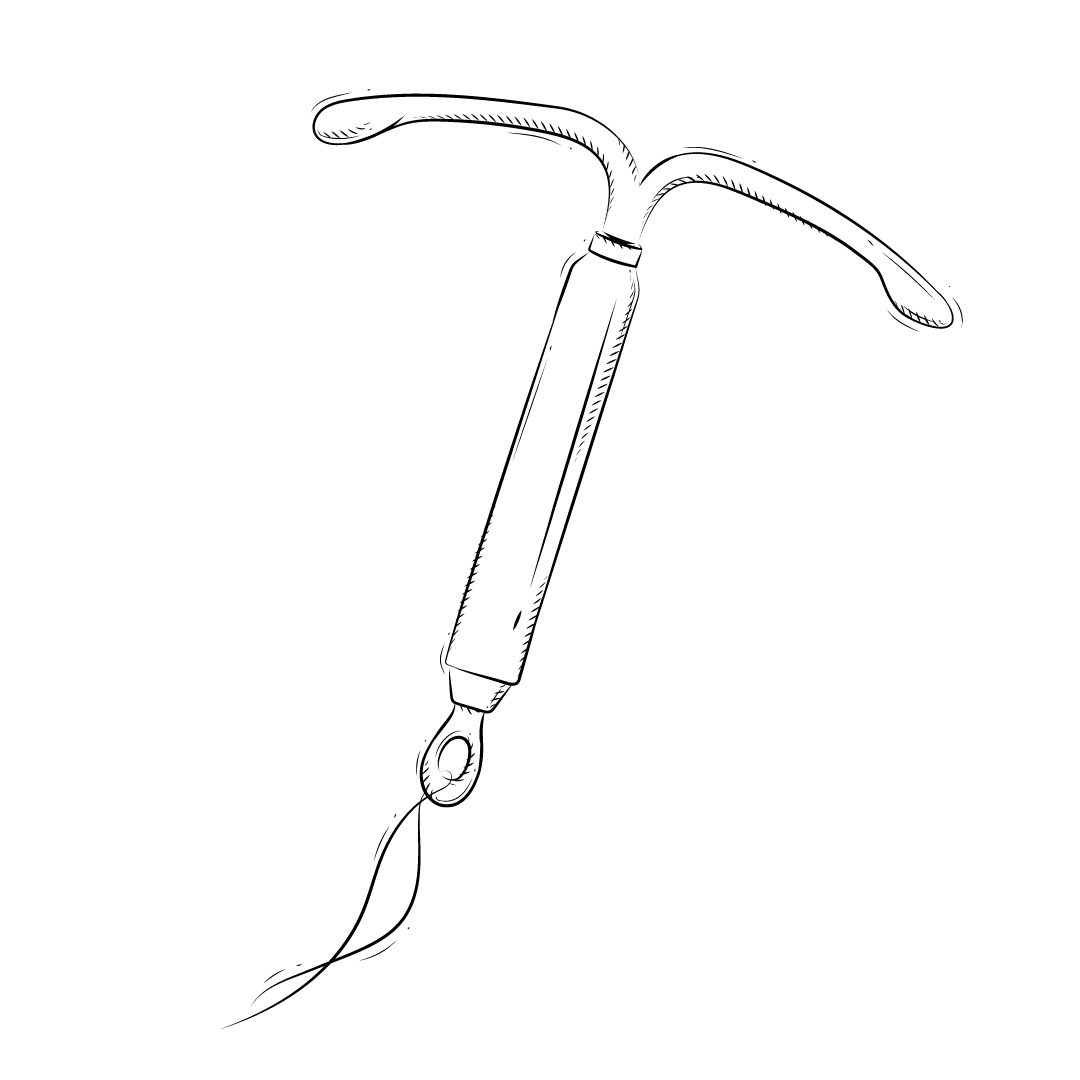
Composition : Le dispositif intra-utérin (DIU) en forme de T contenant du lévonorgestrel est inséré dans l’utérus pour libérer des hormones. Au Canada, deux modèles sont disponibles : Mirena® et Kyleena®, chacun ayant une efficacité de 5 ans. (Le modèle Jaydess® n’est plus disponible.)
Efficacité : 99,8% en utilisation typique et parfaite.
Coût : Environ 350$ (90$ pour celles qui sont couvertes par des assurances) Prix susceptible de varier d’un lieu à l’autre.
Fonctionnement :
- Épaissit la glaire cervicale, bloquant ainsi l’accès des spermatozoïdes à l’ovule
- Amincit la paroi de l’utérus, rendant difficile l’implantation de l’ovule
Mode d’emploi : Le stérilet, inséré et retiré par un médecin à l’aide d’une tige, est placé dans l’utérus et reste en place pendant toute sa durée d’efficacité de 5 ans.
Où se le procurer ? : Une prescription est nécessaire pour utiliser cette méthode de contraception. Pour obtenir plus d’informations ou pour la pose et le retrait du stérilet, consultez votre médecin de famille, un‧e infirmier‧ère scolaire, ou les services disponibles dans les cliniques de santé sexuelle ou de planification des naissances de votre quartier.
L’insertion du stérilet hormonal se fait généralement en plusieurs étapes :
- Le‧a professionnel‧le de la santé insère un spéculum pour visualiser le col de l’utérus;
- Iel effectue un dépistage de la chlamydia et de la gonorrhée;
- Mesure ensuite l’utérus avec une tige graduée pour vérifier sa taille;
- Pour terminer, le stérilet est installé à l’aide de la tige d’insertion et les fils à la base du stérilet sont coupés pour faciliter son retrait ultérieur.
Pour retirer le stérilet, il faut consulter un‧e professionnel‧le de la santé. Si une grossesse n’est pas désirée, il est très important d’utiliser une autre méthode de contraception (comme le condom) pendant les 5 jours précédant le retrait.
Avantages
- Méthode contraceptive à action prolongée pouvant rester en place jusqu’à 5 ans
- Aucune routine quotidienne nécessaire
- Peut réduire le flux menstruel, les crampes, les douleurs liées à l’endométriose et le risque de cancer de l’endomètre
- Certain‧e‧s utilisateur‧rice‧s cesseront d’avoir leurs menstruations
- Convient aux personnes ne pouvant pas prendre d’œstrogènes, qui allaitent et qui ont plus de 35 ans et qui fument
Désavantages
- Des saignements irréguliers ou intermenstruels peuvent survenir au début
- L’insertion peut être douloureuse ou inconfortable, et une perforation utérine, bien que rare, est possible
- Le dispositif peut être expulsé spontanément dans environ 6 % des cas
- Il ne doit pas être inséré en cas d’ITSS ou d’infection pelvienne récente (dans les trois derniers mois)
- Une consultation médicale est nécessaire pour son insertion et son retrait
- N’offre aucune protection contre les ITSS.
FAQ
Est-ce qu’un stérilet hormonal peut être installé chez une personne n’ayant jamais vécu de grossesse ?
Oui, le stérilet peut être installé chez les personnes ayant vécu une grossesse ou non. Le‧a professionnel‧le de la santé vérifiera que le modèle choisi est adapté à la taille de l’utérus.
Est-ce qu’il y a un risque d’expulser le stérilet hormonal ?
Le risque d’expulsion du stérilet est faible (6%). En cas d’expulsion, il est recommandé de consulter un‧e professionnel‧le de la santé.
Est-ce possible d’utiliser des tampons et la coupe menstruelle avec un stérilet hormonal ?
L’utilisation de tampons et de coupes menstruelles est possible avec un stérilet, à condition de les remplacer et nettoyer fréquemment. Il est important de vérifier que la coupe menstruelle ne crée pas de succion sur les fils du stérilet lors du retrait.
Est-ce que la pose du stérilet hormonal est douloureuse ?
L’insertion du stérilet peut provoquer un inconfort ou une douleur, souvent décrits comme des crampes menstruelles, qui peuvent durer de quelques jours à quelques semaines. Cette expérience varie selon les personnes. Si vous êtes préoccupé·e, informez le‧a professionnel·le de la santé lors de la consultation et demandez des antidouleurs si nécessaire.
Est-ce que le partenaire sentira les fils à la base du stérilet hormonal?
Certains partenaires peuvent percevoir les fils du stérilet pendant les relations sexuelles, tandis que d’autres ne les remarqueront pas. Si les fils gênent les relations sexuelles, vous pouvez consulter un·e professionnel·le de la santé pour les faire couper plus courts.
Est-ce possible de retirer le stérilet hormonal avant la fin de sa durée d’utilisation ?
Oui, il est possible de faire retirer le stérilet à n’importe quel moment par un‧e professionnel‧le de la santé.
Quels sont les éléments qui pourraient venir diminuer l’efficacité du timbre contraceptif?
Un retard ou oubli dans le remplacement du timbre, une application incorrecte, ou un timbre décollé pendant longtemps peuvent affecter son efficacité. Il n’est généralement pas prescrit aux personnes de plus de 198 lbs en raison de l’absorption des hormones. En cas de problème, contactez votre pharmacien‧ne.
Est-ce que le stérilet hormonal est efficace dès la journée de l’insertion?
Il est conseillé d’attendre 7 jours pour que le stérilet hormonal atteigne son efficacité optimale. Durant ce délai, il est recommandé d’utiliser une méthode de contraception non hormonale, comme un condom.
Sources : Ça se planifie. Un guide pour bien choisir sa contraception, sur La Société des obstétriciens et gynécologues du Canada (SOGC). Disponible à : https://www.caseplanifie.ca/ (consulté le 08-2024).